Biopsja fuzyjna prostaty – przełom w diagnostyce raka prostaty
Wstęp
Rak prostaty to jeden z najczęstszych nowotworów u mężczyzn, a jego wczesne wykrycie jest kluczem do skutecznego leczenia. Tradycyjna biopsja prostaty, choć skuteczna, przez lata miała swoje ograniczenia – często była jak szukanie igły w stogu siana. Na szczęście współczesna medycyna oferuje biopsję fuzyjną prostaty – nowoczesną technikę, która łączy precyzję obrazowania z dokładnością pobierania próbek. Wyobraź sobie mapę, która prowadzi lekarza prosto do podejrzanych miejsc w prostacie – to właśnie robi biopsja fuzyjna. W tym artykule przybliżymy, na czym polega ta metoda, dlaczego jest przełomowa, jak się ją wykonuje i jakie przynosi korzyści, opierając się na najnowszej wiedzy medycznej.
Czym jest biopsja fuzyjna prostaty?
Prostata to mały gruczoł wielkości orzecha włoskiego, położony poniżej pęcherza moczowego, otaczający cewkę moczową. Produkuje płyn, który stanowi część nasienia, ale z wiekiem może stać się miejscem rozwoju nowotworu. Biopsja fuzyjna (ang. MRI-TRUS fusion biopsy) to zaawansowana technika diagnostyczna, która łączy obrazowanie rezonansu magnetycznego (MRI) z ultrasonografią przezodbytniczą (TRUS), by precyzyjnie pobrać tkankę z podejrzanych obszarów prostaty.
Tradycyjna biopsja (tzw. systematyczna) polegała na pobieraniu 10-12 próbek „na ślepo” z różnych części gruczołu, co czasem omijało zmiany nowotworowe lub prowadziło do fałszywie ujemnych wyników. Biopsja fuzyjna zmienia to podejście – najpierw MRI tworzy szczegółowy obraz prostaty, wskazując obszary o wysokim ryzyku raka (oznaczone w skali PI-RADS), a następnie dane te są „nakładane” na obraz USG w czasie rzeczywistym, kierując igłę dokładnie tam, gdzie trzeba. To jak GPS dla urologa – precyzyjne, skuteczne i minimalizujące przypadek.
Metoda ta zyskała popularność w ostatniej dekadzie, a wytyczne Europejskiego Towarzystwa Urologicznego (EAU) z 2024 r. rekomendują ją jako preferowaną opcję u mężczyzn z podejrzeniem raka prostaty, zwłaszcza przy podwyższonym PSA i negatywnym wyniku tradycyjnej biopsji [1].
Jak działa biopsja fuzyjna?
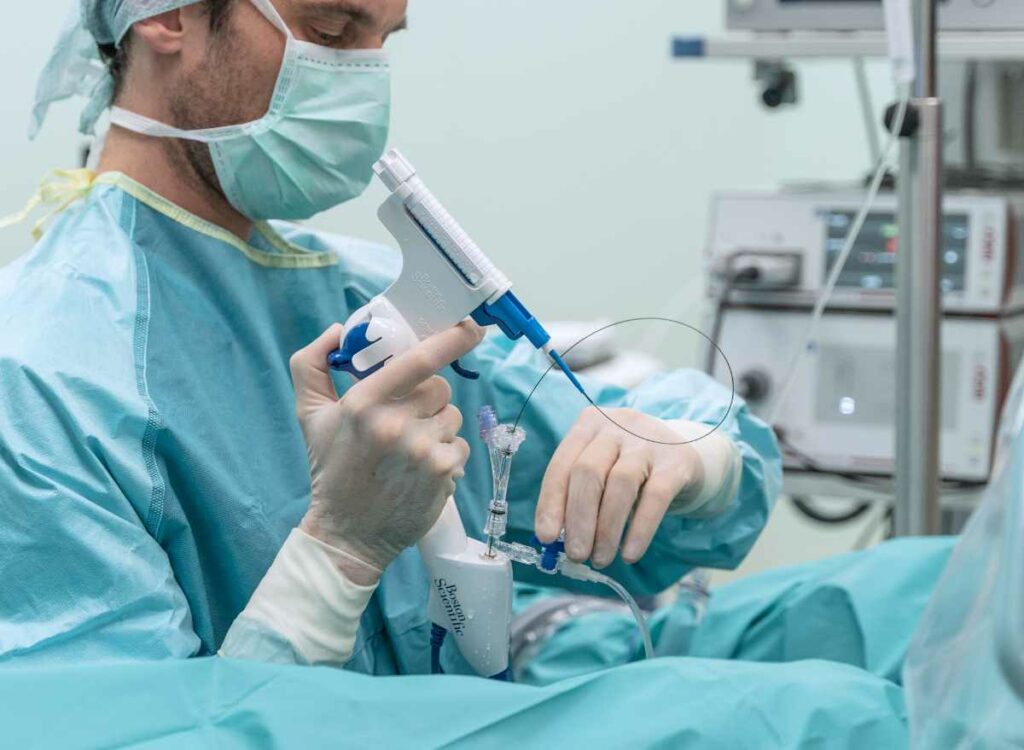
Proces biopsji fuzyjnej składa się z kilku etapów, które wymagają współpracy technologii i doświadczenia lekarza:
- Rezonans magnetyczny (MRI): Pacjent przechodzi badanie MRI prostaty, zwykle wieloparametryczne (mpMRI), które wykorzystuje różne sekwencje (T2, DWI, DCE) do oceny tkanki. Radiolog ocenia obrazy w skali PI-RADS (1-5), gdzie 4-5 oznacza wysokie ryzyko raka. MRI jest bezbolesne i trwa ok. 30-45 minut.
- Fuzja obrazów: Dane z MRI są wprowadzane do specjalnego oprogramowania (np. UroNav, Koelis), które tworzy trójwymiarowy model prostaty. Ten model jest następnie łączony z obrazem USG w czasie rzeczywistym.
- Pobieranie próbek: Podczas zabiegu urolog wprowadza sondę USG przez odbyt, a na ekranie widzi nałożone dane z MRI. Igła biopsyjna (zwykle 18G) jest kierowana precyzyjnie w miejsca wskazane przez MRI (tzw. biopsja celowana), a dodatkowo pobiera się próbki systematyczne z innych obszarów. Procedura trwa 20-40 minut i jest wykonywana w znieczuleniu miejscowym lub sedacji.
- Analiza histopatologiczna: Pobrane tkanki trafiają do laboratorium, gdzie patolog ocenia je pod kątem obecności komórek nowotworowych, ich typu i agresywności (skala Gleasona).
Biopsja fuzyjna może być wykonana na różne sposoby: przezodbytniczo (TRUS) lub przez krocze (transperinealnie), przy czym ta druga metoda zyskuje na popularności ze względu na mniejsze ryzyko infekcji.
Dlaczego biopsja fuzyjna jest przełomowa?
Tradycyjna biopsja systematyczna miała swoje wady: około 20-30% wyników było fałszywie ujemnych, a przypadkowe pobieranie próbek mogło przeoczyć małe, ale agresywne guzy. Biopsja fuzyjna rozwiązuje te problemy:
- Wyższa wykrywalność: Badania z 2023 r. pokazują, że metoda ta zwiększa wykrywanie klinicznie istotnych raków (Gleason ≥7) o 30-50% w porównaniu do biopsji standardowej [2].
- Mniej niepotrzebnych zabiegów: Dzięki precyzji MRI unika się biopsji u mężczyzn z łagodnymi zmianami.
- Lepsza ocena ryzyka: Celowane próbki pozwalają dokładniej określić stopień zaawansowania raka, co wpływa na wybór leczenia – od obserwacji po operację.
To szczególnie ważne dla mężczyzn z tzw. szarą strefą PSA (4-10 ng/ml), gdzie tradycyjna biopsja często nie dawała jasnej odpowiedzi. Biopsja fuzyjna minimalizuje też ryzyko powikłań, takich jak infekcje czy krwawienia, zwłaszcza w podejściu przez kroczowe.
Przygotowanie i przebieg zabiegu
Przed biopsją fuzyjną pacjent musi się odpowiednio przygotować:
- Konsultacja: Urolog ocenia wyniki PSA, MRI i historię pacjenta.
- Antybiotyki: Profilaktyka (np. cyprofloksacyna) zmniejsza ryzyko infekcji.
- Oczyszczenie jelit: Często zaleca się lewatywę przed zabiegiem przezodbytniczym.
- Znieczulenie: Miejscowe (lidokaina) lub lekka sedacja zapewniają komfort.
Sam zabieg jest dobrze tolerowany. Pacjent leży na boku lub plecach (zależnie od techniki), a urolog steruje sondą i igłą, korzystając z ekranu z nałożonymi obrazami. Po biopsji może wystąpić niewielkie krwawienie w moczu czy nasieniu przez kilka dni – to normalne i zwykle mija samoistnie.
Korzyści i ograniczenia
Korzyści:
- Precyzja w wykrywaniu agresywnych raków.
- Mniejsza liczba pobieranych próbek (6-8 zamiast 12), co zmniejsza dyskomfort.
- Wsparcie w planowaniu leczenia – od aktywnego nadzoru po prostatektomię.
Ograniczenia:
- Dostępność: Wymaga zaawansowanego sprzętu i przeszkolenia, co nie jest powszechne w każdym ośrodku.
- Koszty: MRI i technologia fuzyjna są droższe niż standardowa biopsja.
- Czułość MRI: Małe guzy (<5 mm) lub nietypowe zmiany mogą zostać przeoczone.
Mimo tych wyzwań biopsja fuzyjna jest uznawana za złoty standard w diagnostyce raka prostaty w 2025 r., szczególnie u pacjentów z podejrzeniem nawrotu lub nietypowymi wynikami PSA.
Powikłania i opieka po zabiegu
Biopsja fuzyjna jest bezpieczna, ale jak każdy zabieg inwazyjny niesie ryzyko:
- Infekcje: Rzadkie (<1%) przy odpowiedniej profilaktyce antybiotykowej.
- Krwawienie: Krwiomocz lub krew w nasieniu przez 1-2 tygodnie.
- Ból: Lekki dyskomfort w odbycie czy kroczu, łagodzony lekami przeciwbólowymi.
Pacjent po zabiegu powinien pić dużo wody, unikać wysiłku fizycznego przez 48 godzin i zgłosić się do lekarza, jeśli pojawi się gorączka czy silny ból. Wyniki histopatologiczne są zwykle dostępne po 7-14 dniach.
Znaczenie wczesnej diagnostyki
Rak prostaty we wczesnym stadium często nie daje objawów, a podwyższone PSA może być jedynym sygnałem. Biopsja fuzyjna pozwala wykryć go, zanim stanie się zagrożeniem, dając szansę na mniej inwazyjne leczenie – np. obserwację aktywną zamiast operacji. To szczególnie ważne dla mężczyzn po 50. roku życia lub z historią rodzinną raka prostaty.
Podsumowanie
Biopsja fuzyjna prostaty to przełom w walce z rakiem prostaty – technika, która łączy zaawansowaną technologię z precyzją medyczną, oferując pacjentom większą pewność diagnozy i lepsze rokowania. Dzięki niej urolodzy mogą działać jak detektywi, trafiając w sedno problemu zamiast przeszukiwać gruczoł na oślep. Choć wymaga specjalistycznego sprzętu i wiedzy, jej korzyści – wyższa wykrywalność, mniej powikłań, lepsze planowanie leczenia – czynią ją przyszłością diagnostyki urologicznej.
Jeśli zastanawiasz się nad biopsją prostaty lub masz niepokojące wyniki PSA, warto zaufać ekspertom. W Rzeszowie dr Krzysztof Ossoliński, doświadczony urolog z praktyką na najwyższym poziomie, oferuje biopsję fuzyjną prostaty w ramach nowoczesnych usług diagnostycznych (więcej na: www.ossolinski-urolog.pl). Jego podejście łączy precyzję technologii z troską o pacjenta, zapewniając komfort i pewność na każdym etapie. Nie czekaj – wczesna diagnoza to Twoja najlepsza szansa na zdrowie.
Źródła
- European Association of Urology (EAU), Guidelines on Prostate Cancer, 2024.
- Kasivisvanathan V. et al., "MRI-Targeted Biopsy for Prostate Cancer Detection", New England Journal of Medicine, 2023.